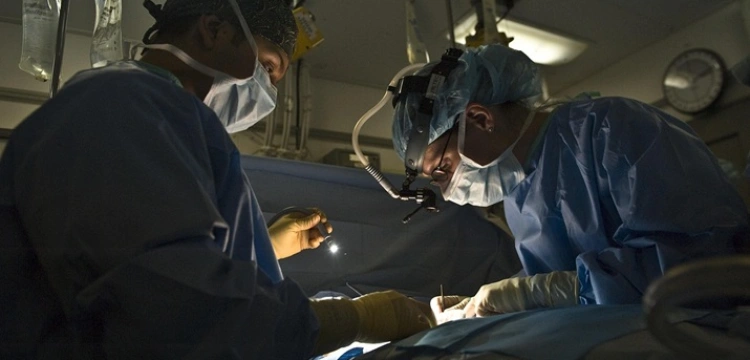
Odruch Łazarza – medyczne wytłumaczenie czy dowód, że pacjent żyje?
Według relacji lekarzy i asystentów chirurgicznych w 70–75 proc. przypadków, kiedy pacjent ze stwierdzoną śmiercią mózgu trafia na stół operacyjny, można zaobserwować gwałtowne ruchy – uniesienie rąk, prostowanie nóg, a czasami nawet siadanie czy obejmowanie personelu. Zjawisko to opisuje się jako odruch Łazarza, tłumacząc je działaniem rdzenia kręgowego, który nadal reaguje mimo braku funkcji mózgowych.
Przeciwnicy tego wyjaśnienia pytają jednak:
-
czy „martwe” ciało może nagle usiąść i chwycić kogoś za rękę?
-
dlaczego u osób uznanych za zmarłe rejestruje się wzrost ciśnienia i przyspieszenie tętna
-
po co w ogóle podaje się znieczulenie, skoro oficjalnie pacjent nie żyje?
To pytania, które wywołują u wielu lekarzy i etyków rosnące wątpliwości, czy granica między życiem a śmiercią została zdefiniowana w sposób jednoznaczny.
Znieczulenie w trakcie pobierania narządów – medyczna konieczność czy etyczny dylemat?
W Niemczech, według wytycznych tamtejszej Fundacji Transplantacji Narządów (DSO), znieczulenie nie jest wymagane przy pobieraniu narządów, ponieważ uznaje się, że dawca nie ma świadomości i nie odczuwa bólu. Jednocześnie zaleca się stosowanie leków uspokajających i opiatów, aby zapobiec wzrostowi ciśnienia krwi i niekontrolowanym ruchom.
Krytycy pytają wprost: skoro zmarły nie odczuwa bólu, dlaczego trzeba go uspokajać i stabilizować farmakologicznie? Czy to nie dowód, że proces życia nadal trwa?
Śmierć mózgu – śmierć czy etap umierania?
Coraz częściej pojawiają się głosy, że śmierć mózgu nie jest równoznaczna z faktycznym zgonem, lecz oznacza moment, w którym proces umierania staje się nieodwracalny. Z tego punktu widzenia pacjent wciąż żyje, choć nie ma szans na pełne wyzdrowienie.
Porównanie jest proste: jeśli ktoś ma niewydolne nerki, nie mówimy, że jest „martwy nerkowo” – lecz poddajemy go dializie. Dlaczego więc w przypadku mózgu przyjęto inne kryteria? Lekarze przyznają, że istnieją udokumentowane przypadki odzyskania przytomności przez pacjentów, u których wcześniej stwierdzono śmierć mózgu.
Etyczny wymiar transplantologii
Problem budzi nie tylko medycyna, lecz także etyka. Pobieranie narządów od osób w stanie określanym jako „śmierć mózgu” może oznaczać, że w praktyce przerywa się proces naturalnego umierania. Krytycy tego systemu zwracają uwagę, że śmierć jest procesem, który ma swoje etapy i znaczenie duchowe, a nie tylko biologiczny punkt końcowy.
Holenderski teolog Hans Stolp stwierdza wręcz, że ingerencja w ten moment może mieć konsekwencje wykraczające poza życie doczesne. Jego zdaniem akt pobierania narządów może zakłócać „naturalne przejście” człowieka z życia w śmierć, co niesie ze sobą trudne do przewidzenia skutki duchowe.
Rosnący sceptycyzm społeczny
W wielu krajach, także w Polsce, pojawia się coraz więcej osób, które decydują się na wpisanie do rejestru sprzeciwu wobec pobierania narządów po śmierci. W mediach społecznościowych krążą świadectwa lekarzy i pielęgniarek, którzy – jak sami przyznają – zrezygnowali z pracy po tym, jak zetknęli się z dramatycznymi reakcjami pacjentów podczas pobrań narządów.
Nagrania wideo oraz reportaże na ten temat wywołują falę komentarzy, w których powtarza się pytanie: czy transplantologia w obecnym kształcie nie wymaga redefinicji granicy między życiem a śmiercią?